Se hace un estudio de 47 pacientes que abandonaron el hospital de Día Utam para TCA, en el período 1997-2003. Se observan las características psicopatológicas (Obsesividad, impulsividad, alexitimia y Otras), el apoyo Familiar y el grado de Motivación al Cambio(1)Las conclusiones son en un primer análisis que: la obsesividad y la impulsividad, la falta de apoyo familiar y el estar en una precontemplación o contemplación son las características a destacar de estas pacientes.
Pacientes resistentes al tratamiento en hospital de Día. Una reflexión a partir de una muestra.
Félix Paz Muñoz; Eva Da Cruz.
Hospital De Día UTAM. Madrid.
Se hace un estudio de 47 pacientes que abandonaron el hospital de Día Utam para TCA, en el período 1997-2003. Se observan las características psicopatológicas (Obsesividad, impulsividad, alexitimia y Otras), el apoyo Familiar y el grado de Motivación al Cambio(1)Las conclusiones son en un primer análisis que: la obsesividad y la impulsividad, la falta de apoyo familiar y el estar en una precontemplación o contemplación son las características a destacar de estas pacientes.
Introducción
La resistencia al tratamiento es un factor muy importante en el tratamiento de los TCA. De hecho las pacientes no tienen en general conciencia de enfermedad. A partir de ahí, se construyen programas de tratamiento en donde el coste eficacia es ignorado y es la economía de medios la que determina muchas veces el cambio de programas para disminución de costes(2) y (3). En nuestro caso, no sólo es la economía de medios, sino la creencia que es una indicación específica la que nos ha inducido a la creación de unidades de día. Planteado así, es el momento de evaluar. Partimos del concepto (4) “resistencia al tratamiento” como: “La no respuesta ante la exposición de la paciente a tratamientos probados como eficaces dados por equipos experimentados”. Para ello contamos con un equipo que al menos lleva diez años en trabajo de hospital de Día. Y ha comprobado lo ominoso de las enfermedades alimentarias.
Steinhausen (5) nos recuerda en su estudio de seguimiento, donde se recogen 119 trabajos con 5590 pacientes de la segunda mitad del Siglo XX, que la mortalidad continúa siendo alta un: 5% de media (DE 5, 7, Rango0-22%). La recuperación del 46, 9% (DE 19, 7 y Rango 0-92%). La mejoría parcial un 33, 5% (DE 17, 8 y Rango 0-75). Se cronifica el 20, 8 % (DE 12, 8 y Rango 0-79%).
Nuestro equipo coincide con estas apreciaciones y lo que al principio parecía una excelente respuesta al tratamiento, con el tiempo ha ido cambiando en función del aumento en la edad media de las pacientes y de la historia de la enfermedad. Cambiando los pronósticos.
Material y Métodos
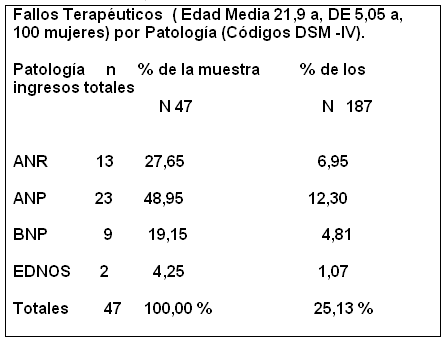
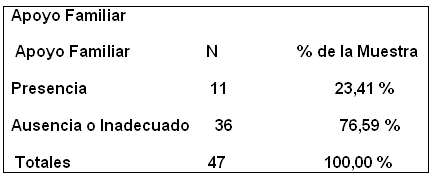
Este estudio forma parte de uno mayor acerca de los rendimientos del tratamiento de Trastornos Alimentarios en hospital de día. Se hizo un estudio retrospectivo de 47 (el 25, 13 % de 187 ingresos entre 1997-2003) pacientes que abandonaron por diversas circunstancias el Programa UTAM de HD para TCA. Se recogieron las características según patología y edad de las pacientes Cuadro. No. 1, el apoyo familiar Cuadro. No 2, Motivación según la escala de Prochaska Cuadro No 3.
Cuadro No 1.
Cuadro No 2.
Cuadro No 3.
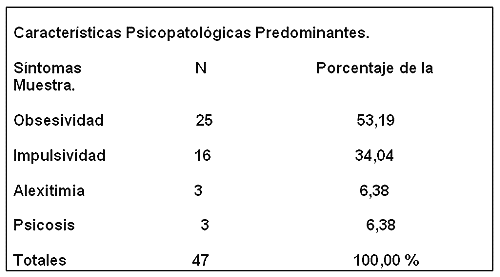
Además se estudiaron las características psicopatológicas predominantes de las pacientes, Cuadro. No 4 y se clasificaron los abandonos en tres tipos Cuadro. No 5.
Cuadro No 4.
Cuadro No 5.
La clasificación de los fallos terapéuticos se ha hecho de acuerdo a los siguientes criterios:
Abandonos: Son aquellas pacientes que van sin una clara motivación y se retiran del programa sin explicaciones ni discusión con el equipo terapéutico acerca de su actitud. La iniciativa del último contacto es de parte del equipo terapéutico.
Altas Voluntarias: Pacientes cansadas de continuar en programa y piden el alta porque se sienten subjetivamente bien, están agotadas por probables rigideces del programa o porque consideran que el programa no les aporta nada. Son pacientes aun sintomáticas y el equipo considera incompleta su estabilización. . Se les da el alta y generalmente vuelven con sus terapeutas de origen.
Renuncia al tratamiento después de un período mayor un mes . Son pacientes poco motivadas y la preparación previa al ingreso fue claramente insuficiente.
Otras: Se trata de pacientes con complicaciones incompatibles para su estancia en el programa. Un caso de crisis maníaca, un TDM con crisis delirante, un TOC inmanejable y un caso de suicidio.
Discusión
Se dice en la introducción acerca de la necesidad de cambio a hospital de Día por necesidades presupuestarias. En el caso del hospital de Toronto se habla de muy buenos resultados pero con un perfil diferente de pacientes. Predominantemente Bulímicas. (2). Por otra parte el Dr. Robinson presenta la organización del Programa pero no resultados. (3). . En nuestro caso, desde fines de los ochenta se comienza a planear el hospital de Día como instancia terapéutica para pacientes Anoréxicas con evolución lenta y difíciles de manejar. Su perfil era adolescente/ adulta joven. A mediados de los noventa se agregan pacientes Anoréxicas de Post – Alta, adultas jóvenes y con cuadros tórpidos persistentes después de ingresos prolongados. Estos perfiles de pacientes se han mantenido en el tiempo desde 1997 hasta nuestros días. El funcionamiento sistemático como programa de HD comienza en 1977 con un equipo homogéneo y un programa definido. Programa que ha ido cambiando en el curso del tiempo de acuerdo a los cambios en las técnicas de tratamiento y del perfil de pacientes.
La evaluación de resistencias al tratamiento se hizo en base a criterios clínicos y con acuerdo del equipo tratante. Si bien es cierto tenemos auto informes de la mayoría, en esta ocasión no los hemos utilizado por no ser homogéneos en el tiempo (p. e. existencia de EDI 1 y EDI 2 o EAT).
Los Fallos Terapéuticos se acumulan en las patologías purgativas, 76, 60 %. Probable-mente en el grupo ANP se incluyan purgo- bulímicas. Y en todos los casos purgativos la sensación de equilibrio por compensación de las pacientes es probable que les de la sensación de autocontrol y pseudo- normalidad que da paso al abandono.
Es notoria la carencia de apoyo familiar, mas del 75% . Para ésta variable, utilizamos el concepto de “apoyo familiar adecuado/inadecuado”. Familias en que la intervención no es posible por las resistencias a participar en el tratamiento por activa o por pasiva. Presentando todas las características descritas por autores sistémicos. No decimos que la familia tenga relaciones etiológicas unívocas con el TCA pero sí en su mantenimiento. De tal forma que si no es abordable, es más fácil que la paciente abandone el tratamiento. Y aquí si estamos de acuerdo con los sistémicos. Se transforma en un problema familiar. Por parte del equipo entendemos nuestras dificultades para tratar este tipo de familia y contextualizarlas. Lo que da paso a la decisión de abandono de la paciente y el respeto de la familia por esta decisión descargando así la culpa en el equipo. Muchas de estas pacientes se van “enfadadas” con el equipo. Las familias terminan usando la institución estilo “guardería”.
Las características psicopatológicas son otro aspecto que a falta de de grupo control es destacable. Retrospectivamente han sido pacientes muy introvertidas, desconfiadas con reverberación obsesiva anoréxica. No hablamos de TOC. Hablamos de obsesividad anoréxica grave. Este tipo de perturbación dificulta el abordaje cognitivo-conductual por falta de adherencia al tratamiento. Dificultando los procesos de empatía y cooperación grupal. En muchos casos esas desventajas se paliarían con la cooperación familiar. Permitiendo la asistencia al programa en donde tras un largo proceso terapéutico se vencen éstas resistencias obsesivas. Pero como vimos probablemente no es el caso de éste grupo.
La psicopatología impulsiva incluye pacientes con reiterados intentos de suicidios, autolesiones, robo, cleptomanía. Con menor incidencia de consumo de drogas ( persistiendo el tabaquismo y el consumo de bebidas cafeínicas) y la desinhibición sexual. Este tipo de pacientes muestra interés en el tratamiento de forma esporádica mostrando contención de síntomas y mejorías cuando asisten al programa no así fuera de él. Por lo que las recaídas son frecuentes y paulatinamente aumenta la sensación de fracaso que facilita el abandono.
La alexitimia es muy frecuente en nuestras pacientes. Por lo que en el grupo de fallos terapéuticos encontramos casos muy exacerbados y minoritarios. Es posible que ésta característica sea más fácil de abordar en los programas de HD eventualmente con el componente conductual.
El estilo motivacional fue estudiado según las caracterización de Prochaska adaptada para otras condiciones como los TCA Las etapas serían precontemplación, contemplación, determinación, acción , mantenimiento y recaída. Para mayor información hay que remitirse a la cita No 5. En nuestra muestra casi el 95% se agrupa en las etapas de precontemplación y contemplación, en donde las pacientes están pensando que tienen un problema y dudan sobre la necesidad que se les preste ayuda. En el caso de la paciente en estado de acción es probable que se trate de un sobre- tratamiento en HD. El grueso de las pacientes están dependiendo de factores externos para la adhesión al Programa: la motivación-desesperación familiar y el “Arte” de la psicoterapia entre otros y a la vez luchando con la opinión del grupo de amigos y su propia indecisión.
Conclusiones
Insistimos en el papel de la familia en las resistencias al tratamiento de pacientes graves. En el sentido del establecimiento de una relación terapéutica adecuada y en el trabajo de motivar a la familia al cambio y a la cooperación. Es probable que también sirva para pacientes mayores. Y también que no sea directamente la familia el punto de apoyo de la paciente.
Esencial es la relación entre el equipo terapéutico y la paciente. Y aquí las capacidades empáticas y la flexibilidad de los terapeutas son puestas a prueba constantemente. Estos son factores cardinales en la mejoría de las pacientes.
Por otro lado están las sugerencias de W. Vandereycken (6) que deben tomarse en cuenta a la hora de prepara las derivaciones al HD. La preparación por parte del derivante a la paciente. Para lo cual tendrá que estar familiarizado con el HD y sus indicaciones.
Y por parte del Equipo de hospital de Día la Recepción de las pacientes con diversos mecanismos que no sólo muestren la parte aversiva del tratamiento dándoles la posibilidad de períodos de prueba y adaptación al Programa de Día.
Bibliografía
1. - Prochaska&Di Clemente 1982 Transtheorical therapy. Towar a more integrative model of change. Psychoterapy:Teory, Research andPractice, 19, 276-288.
2. - Kaplan S. Allan & Olmsted P. Marion. Partial hospitalization. Handbook of Treatment for Eating Disorders. 2 Edition . Ed. By Gardner M David, PhD and Garfinkel Paul E, MD. The Guilford Press NY-London 1997.
3. - Paul Robinson. Day Treatments. Handbook of Eating Disorders. Second Edition. Ed. By Janet Treassure, Ulrike Schmidt and Erik van Furth. Jhon Wiley & Sons 2003.
4. - K. A. Halmi et als. tratamiento del paciente resistente con trastorno de la conducta alimentaria. tratamiento del paciente resistente en psiquiatría. Ars Medica 2004.
5. - Steinhausen. Hans-Christoph, Am J Psychiatry 159:1284-1293, august 2002. “The Outcome of anorexia Nervosa in the 20th Century”.
6. - Miller y Rollnick. La entrevista Motivacional. Preparar para el cambio de la condición adictiva. Paidós Ibérica 1999.
7. - Vandereycken, W. Conferencia en HNJ. Noviembre de 2003.
IMPORTANTE: Algunos textos de esta ficha pueden haber sido generados partir de PDf original, puede sufrir variaciones de maquetación/interlineado, y omitir imágenes/tablas.


RETOS Y OPORTUNIDADES DEL MANEJO DEL TRASTORNO MAYOR DEPRESIVO EN LATINOAMÉRICA
Marcelo Cetkovich Bakmas
Fecha Publicación: 25/09/2024
Insomnio
Begoña Achaerandio Cuevas
Fecha Publicación: 01/06/2024
Trastornos alimentarios y adicciones: una relación compleja
Samuel Pombo Chorto
Fecha Publicación: 20/05/2024
Un Trastorno de la Alimentación Compulsiva desde una perspectiva psicoanalítica
Andrés Sampayo Salgueiro
Fecha Publicación: 20/05/2024
Caso clínico de terapia asistida con animales
María De Los Reyes Herráez Robleda et. al
Fecha Publicación: 20/05/2024
Fundamentos y aplicación del abordaje transdiagnóstico en salud mental
Ana Isabel De Santiago Díaz et. al
Fecha Publicación: 20/05/2024