Esta página web utiliza cookies para facilitar su navegación y realizar estudios y estadísticas de navegación. Puede deshabilitarlas en su navegador, pudiendo en tal caso limitarse la navegación y servicios del sitio web. Si no las deshabilita y continúa navegando, está consintiendo la utilización de las cookies de este sitio. Para más información consulte nuestra sección de Avisos Legales e información de cookies. Al pulsar "acepto" reconoce haber leído y estar de acuerdo con nuestra última modificación en las condiciones legales.
Toda la información incluida en la Página Web está referida a productos del mercado español y, por tanto, dirigida a profesionales sanitarios legalmente facultados para prescribir o dispensar medicamentos con ejercicio profesional. La información técnica de los fármacos se facilita a título meramente informativo, siendo responsabilidad de los profesionales facultados prescribir medicamentos y decidir, en cada caso concreto, el tratamiento más adecuado a las necesidades del paciente.
Se estudiaron 30 casos, sobre los que se emitió autorización judicial de internamiento psiquiátrico desde el Juzgado competente y que fueron remitidos al Centro de Salud Puente de Vallecas, frente a 30 controles, con objeto de determinar las características clínicas y sociodemográficas de ambos grupos, así como el seguimiento posterior. Ambos grupos fueron similares en edad, sexo y nivel de estudios, pero encontramos un porcentaje muy inferior de casados y personas con ingresos propios en el primer grupo. Así mismo, un 41% de los casos vivían solos y de los que no vivían solos un 33% lo hacía con su familia de origen, lo que hablaría de la mayor dificultad de integración a todos los niveles del grupo judicial. En forma significativa, un mayor porcentaje de pacientes con autorización de ingreso tenían antecedentes psiquiátricos e ingresos previos. Las diferencias más significativas entre ambos grupos fueron los diagnósticos. Mientras en el grupo judicial predominaron las psicosis de cualquier tipo (60%) seguidos por pacientes diagnosticados de consumo de tóxicos (23%) y demencias (6, 7%), en el grupo control predominaron las consultas por trastornos adaptativos (23%), trastornos de ansiedad (23%) y depresiones (13%).
Tras la primera intervención psiquiátrica se internó al 46, 7% de los pacientes con autorización judicial y a ninguno de los casos. Un 23% de los casos seguía en tratamiento en nuestras consultas a fecha del estudio, pero tan sólo un 13% de los controles. Esto podría sugerir un mayor número de altas médicas en este último grupo debido a una patología menor pero llama la atención que la ausencia de seguimiento se debió a abandonos voluntarios en un 23% de los casos pero en un 56% de los controles. Un 27% de los controles fueron dados de alta por mejoría pero ninguno de los casos, aunque en un 27% de éstos se les dio el alta por ingreso en Unidad de larga estancia o en Residencia de ancianos. Conclusión: En nuestro Centro de Salud Mental atendemos dos poblaciones completamente diferenciadas. Mientras la población judicial es psicopatológicamente más grave, con mayor carga social y dificultades de integración y no demanda directamente, lo que da origen a intervenciones por parte del Juzgado que solicita valoración psiquiátrica e ingreso si procede, la población general demanda por procesos menores produciendo gran colapso de los Servicios aunque con altísimo índice de abandonos, probablemente por resolución de la crisis que dio origen a la demanda. Reflexionamos acerca de si desde los Centros de Salud Mental estamos haciendo lo que deberíamos hacer para atender al enfermo mental grave o si estamos permanentemente sucumbiendo a la presión social de las modas en detrimento de los pacientes severos.
¿Trastornos mentales o presión social?
María Soledad Olmeda García.
Médico psiquiatra. Centro de Salud “Puente de Vallecas”. Area 1. Madrid.
Resumen
Se estudiaron 30 casos, sobre los que se emitió autorización judicial de internamiento psiquiátrico desde el Juzgado competente y que fueron remitidos al Centro de Salud Puente de Vallecas, frente a 30 controles, con objeto de determinar las características clínicas y sociodemográficas de ambos grupos, así como el seguimiento posterior. Ambos grupos fueron similares en edad, sexo y nivel de estudios, pero encontramos un porcentaje muy inferior de casados y personas con ingresos propios en el primer grupo. Así mismo, un 41% de los casos vivían solos y de los que no vivían solos un 33% lo hacía con su familia de origen, lo que hablaría de la mayor dificultad de integración a todos los niveles del grupo judicial. En forma significativa, un mayor porcentaje de pacientes con autorización de ingreso tenían antecedentes psiquiátricos e ingresos previos. Las diferencias más significativas entre ambos grupos fueron los diagnósticos. Mientras en el grupo judicial predominaron las psicosis de cualquier tipo (60%) seguidos por pacientes diagnosticados de consumo de tóxicos (23%) y demencias (6, 7%), en el grupo control predominaron las consultas por trastornos adaptativos (23%), trastornos de ansiedad (23%) y depresiones (13%). Tras la primera intervención psiquiátrica se internó al 46, 7% de los pacientes con autorización judicial y a ninguno de los casos. Un 23% de los casos seguía en tratamiento en nuestras consultas a fecha del estudio, pero tan sólo un 13% de los controles. Esto podría sugerir un mayor número de altas médicas en este último grupo debido a una patología menor pero llama la atención que la ausencia de seguimiento se debió a abandonos voluntarios en un 23% de los casos pero en un 56% de los controles. Un 27% de los controles fueron dados de alta por mejoría pero ninguno de los casos, aunque en un 27% de éstos se les dio el alta por ingreso en Unidad de larga estancia o en Residencia de ancianos. Conclusión: En nuestro Centro de Salud Mental atendemos dos poblaciones completamente diferenciadas. Mientras la población judicial es psicopatológicamente más grave, con mayor carga social y dificultades de integración y no demanda directamente, lo que da origen a intervenciones por parte del Juzgado que solicita valoración psiquiátrica e ingreso si procede, la población general demanda por procesos menores produciendo gran colapso de los Servicios aunque con altísimo índice de abandonos, probablemente por resolución de la crisis que dio origen a la demanda. Reflexionamos acerca de si desde los Centros de Salud Mental estamos haciendo lo que deberíamos hacer para atender al enfermo mental grave o si estamos permanentemente sucumbiendo a la presión social de las modas en detrimento de los pacientes severos.
Introducción
El internamiento psiquiátrico involuntario está regulado en España por la Ley 1/2000 de 7 de enero, de Enjuiciamiento Civil, que vino a sustituir el artículo 211 del Código Civil (1, 2).
La restricción de la libertad supone la restricción de un derecho fundamental y ello suscita grandes controversias entre los que defienden el paternalismo del Estado respecto al presunto incapaz y los que apoyan los principios de autonomía y libre albedrío y denuncian la hospitalización involuntaria como clara violación de la libertad de la persona (3).
En Madrid, según consta en actas del 19-6-1989 y del 10-1-1990 del Servicio Regional de Salud, a raíz de la entrada en funcionamiento del Juzgado número 30 encargado en exclusiva de temas de tutela y autorizaciones de internamiento involuntario, se reunieron el Ilustrísimo señor Juez, la Ilustrísima señora fiscal y dos representantes del Servicio de Salud Mental dando origen a unas recomendaciones que se difundieron a todos los centros de Salud Mental del ámbito de competencia de ese Juzgado. En aquellas primeras reuniones se pretendía estrechar la colaboración entre los psiquiatras conocedores de los pacientes y el Juzgado.
Aquel importante tema no ha vuelto a ser tratado en profundidad y la resultante es que dentro de la ciudad de Madrid, el inicial Juzgado nº 30 posteriormente ampliado al nº 65 emite regularmente autorizaciones judiciales de internamiento de pacientes conocidos y no conocidos por los Centros de Salud Mental; solicitan valoraciones psiquiátricas de supuestos incapaces con objeto de proceder o no a su incapacitación por parte de la Fiscalía; solicitan que el psiquiatra se persone para ser testigo en procedimientos de “apertura de puerta”; demandan se persone en juicios civiles y penales en calidad de perito forzoso y gratuito, todo ello a cargo de los psiquiatras que trabajamos en los Centros de Salud Mental sustituyendo en muchas de sus funciones al cuerpo de forenses del Estado, sin la formación legal oportuna y sin ningún medio para llevar a cabo dichas obligadas diligencias. Este tema ya fue tratado en un artículo previo (4) no es el objeto del presente trabajo.
Sin embargo, la ausencia de estudios sobre las características de la población sobre las que se emiten esas autorizaciones judiciales de internamiento y los resultados de esas intervenciones me ha llevado a plantearme el interés de este trabajo recogiendo datos en el Centro de Salud Mental “Puente de Vallecas”.
Objetivo
En un primer acercamiento, el único objetivo ha sido hacer un estudio descriptivo de la población judicial comparándola con las características de los pacientes que habitualmente son remitidos desde atención Primaria para evaluación y tratamiento a nuestro Centro de Salud Mental.
Nuestra hipótesis era que en el primer grupo íbamos a encontrar más pacientes varones psicóticos o mujeres demenciadas, con más antecedentes psiquiátricos y hospitalizaciones previas que vivirían solos o con familia de origen, mientras que en el segundo encontraríamos menos psicopatología y mayor integración psicosocial.
Material y método
Se obtuvieron en forma retrospectiva de nuestro archivo de casos judiciales, 30 pacientes sobre los que se había emitido autorización judicial de internamiento desde los Juzgados competentes, con objeto de que se hiciera una valoración psiquiátrica desde nuestro Centro de Salud Mental, decidiendo si posteriormente estaba indicado o no el internamiento. Es obligatorio la emisión de informe sobre el procedimiento llevado a cabo y resultado del mismo dirigido al Juzgado.
Como controles se reclutaron los pacientes con número de historia inmediatamente superior al asignado al caso si correspondía a un sujeto mayor de 18 años, o en su defecto, por tratarse de un menor se elegía el caso con número de historia inmediatamente inferior al paciente de estudio.
Los datos que nos interesaba comparar en ambos grupos fueron:
- edad - sexo - estado civil - nivel socioeconómico - nivel de estudios - si vive solo o no - si no vive solo, con quien convive - existencia de antecedentes psiquiátricos - antecedentes de hospitalizaciones previas - diagnóstico principal - ¿hay un segundo diagnóstico? - ¿cuántos seguían tratamiento en el Centro a fecha 6 de Noviembre de 2006?
En el protocolo incluimos otros datos que eran específicos de la población de estudio como:
- autorización de ingreso - sometimiento a tratamiento - incapacitación civil - si fue ingresado tras la intervención por nuestra parte - si fue localizado - ¿qué ha ocurrido con los que no continúan tratamiento en el Centro? A fecha 6 de Noviembre de 2006
Se analizaron los datos con paquete estadístico SPSS 12. 0 para windows.
Resultados
La edad media fue de 50 años (DS=18) con un rango de 21 a 82 años para el grupo de estudio y 47 años (DS=19) con rango 24 a 86 años en el grupo control. No encontramos diferencias significativas entre ambos grupos.
Curiosamente, encontramos más varones que mujeres en ambos grupos, un 56% en el grupo estudio y un 53% en el grupo control, sin diferencias significativas entre ambos.
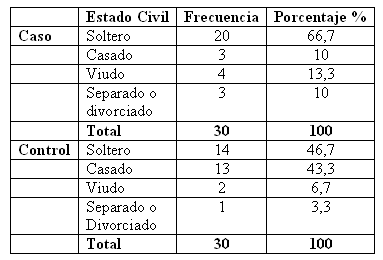
El mayor porcentaje en ambos grupos correspondió al de solteros, con un 66% en el grupo de estudio frente a un 46% en el de control. Sin embargo, mientras tan sólo el 10% de los pacientes judiciales estaban casados en el momento de la intervención, el porcentaje ascendía al 43, 3% entre los controles. Un 66, 7% de los casos estaban solteros y un 10% separados frente al 46, 7% y 3, 3% de los controles.
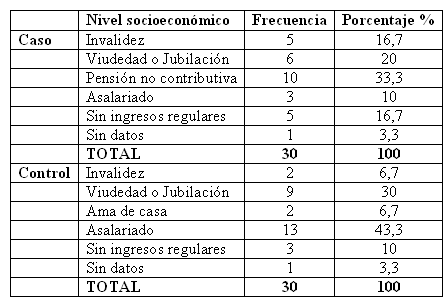
Respecto al nivel socioeconómico hay que destacar que mientras el 43, 3% de los controles presentaban ingresos por su trabajo, tan sólo el 10% de los casos tenían ocupación laboral. Por el contrario, mientras un 33, 3% de los casos cobraban una pensión no contributiva y un 16, 7% no tenían ingresos regulares, tan sólo un 10% de los controles tampoco contaban con ningún tipo de ingreso.
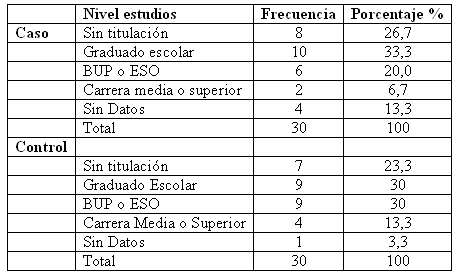
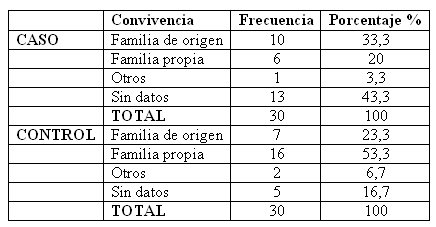
No encontramos diferencias significativas entre ambos grupos en nivel educativo, si bien en ambos casos (60% de los judiciales y 53% de los controles) tenían niveles equivalentes a graduado escolar o ausencia de titulación. En el apartado de convivencia observamos que mientras un 41, 4% de los casos vivían solos, el porcentaje se reducía al 16, 7% en los controles lo que arrojó diferencias significativas (p<0, 05).
Cuando estudiamos con quien convivían los que no vivían solos encontramos que mientras el 33% de los casos seguía viviendo con su familia de origen y tan sólo el 20% vivía con su pareja, en el grupo control, un 23% vivían con padres y el 53% en matrimonio. Un 82, 8% de los casos frente al 40% de los controles tenía antecedentes de tratamiento psiquiátrico previo en nuestro Centro o en algún otro dispositivo de Salud Mental, lo que supuso diferencias significativas (p=0, 001).
Además, un 51, 9% de los casos frente al 13, 8% de los controles había tenido que ser hospitalizado por causa psiquiátrica al menos en una ocasión previa a la intervención presente (p<0, 05).
El 46, 7% de los casos pero ninguno de los controles tuvo que ser internado en el momento de la evaluación (p<0, 000) El 80% de los casos y el 96, 7% de los controles fueron evaluados por el psiquiatra correspondiente en una primera intervención, mientras un 20% de los casos no fueron localizados por datos incorrectos procedentes del Juzgado en pacientes sin antecedentes en nuestro Centro o por no encontrarse en su domicilio al acudir para la evaluación. Sin embargo, 2 de los 6 casos fueron localizados con posterioridad. 1 control no acudió a la primera cita ni volvió a pedir otra. No hubo diferencias significativas entre ambos grupos.
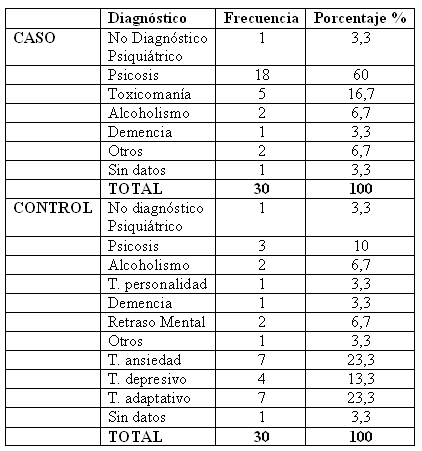
En el apartado de diagnósticos es donde encontramos dos grupos muy distintos. Un 60% de los casos frente a tan sólo el 10% de los controles fue diagnosticado de algún trastorno psicótico lo que supuso diferencias muy significativas (p=0, 000).
El 16, 7% y el 6, 7% de los casos eran toxicómanos y alcohólicos respectivamente frente a tan sólo un 6, 7% de alcohólicos en los controles. En ambos grupos hubo un 3, 3% con demencia.
En el grupo control el mayor porcentaje de casos se repartía entre trastornos adaptativos 23, 3%, trastornos de ansiedad 23, 3% y depresión 13, 3%. Obviamente, no existió ninguno de estos diagnósticos en el grupo de judiciales.
Aunque un 30% de los casos frente a un 20% de los controles presentaba un segundo diagnóstico, no encontramos diferencias significativas.
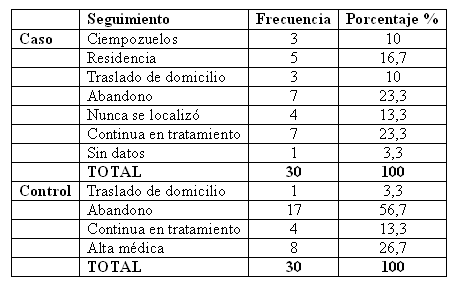
Un 23, 3% de los casos y un 13, 3% de los controles continua en la actualidad en seguimiento en nuestro Centro de Salud Mental, lo que no supuso diferencia significativa.
Un 23, 3% de los casos y un 56, 7% de los controles abandonaron el seguimiento sin haber procedido a ser dados alta médica. En el resto de los casosun 16, 7% fueron ingresados en una residencia de ancianos, un 10% en una unidad psiquiátrica de larga estancia, otro 10% se trasladaron de domicilio a otro distrito sanitario. En los controles, un 26, 7% fueron dados de alta por mejoría, y un 3, 3% por traslado de domicilio. Ningún paciente judicial fue dado de alta por mejoría.
Discusión
Podemos decir que ambos grupos fueron similares en cuando a edad y sexo, así como en nivel de estudios. Sin embargo, llamaba la atención que en ambos grupos predominara levemente el porcentaje de varones. Es muy probable que, si ampliáramos la población, este hallazgo no se mantuviera puesto que, en nuestra experiencia, consultan más mujeres que varones en forma espontánea. Sin embargo, queda la duda de si en el grupo judicial también se invertiría el porcentaje por sexo si ampliáramos la muestra.
En el estado civil encontramos la primera diferencia significativa, pues si bien en ambos grupos hubo predominancia de solteros, en el grupo control la diferencia entre estos y los casados fue de apenas un caso. Sin embargo, el porcentaje de casados fue mínimo en el grupo judicial con apenas 3 casos, encontrando otros 3 separados o divorciados. Todo ello nos indicaría que en el grupo de estudio existían más dificultades a la hora de establecer vínculos de pareja y luego de mantenerlos. Este mismo hecho explicaría que un importante número de pacientes judiciales viviera solo, lo que supone un menor apoyo social y un mayor riesgo de enfermar. Además, se observaba que de los pacientes de estudio que vivían con alguien, la familia de origen seguía suponiendo el principal soporte.
Otra importante diferencia entre ambas poblaciones fue el nivel de ingresos. Así mientras tan sólo un 10% de los casos trabajaban, el porcentaje se elevaba al 43% de los controles. Llamaba la atención que en el grupo judicial el 90% restante cobraba pensión de incapacidad, viudedad, pensiones no contributivas y en 5 casos no existía ningún ingreso regular. Evidentemente, el nivel socioeconómico era muy inferior en el grupo de estudio.
Más del 80% de los pacientes con autorización judicial de ingreso eran personas con antecedentes psiquiátricos y un 52% había sido internado previamente en unidad psiquiátrica breve por ese motivo. Sin embargo, tan sólo el 40% de los controles tenía antecedentes y sólo un 13% había tenido algún ingreso previo. ello seguiría apoyando la hipótesis de que la población estudio estaba significativamente más enferma que la control.
Hasta 1984 estuvo vigente en España el Decreto de 3 de Julio de 1931 que regulaba los internamientos psiquiátricos involuntarios y que permitía el internamiento indefinido de una persona, sin ningún tipo de control judicial. Bastaba la indicación médica y la solicitud de un pariente o del Gobernador civil. Esta normativa fue muy criticada porque en ella primaba la protección de la sociedad sobre la recuperación del enfermo.
Con la llegada de la constitución de 1978, el internamiento psiquiátrico quedó regulado por el artículo 211 de la Ley 13/83 de reforma parcial del Código Civil en materia de Tutelas.
Este artículo fue derogado por la entrada en vigor de la Ley de Enjuiciamiento Civil 1/2000 de 7 de Enero que rige hasta la actualidad. Esta Ley en su artículo 763 regula todo lo referente al “Internamiento no voluntario en razón de trastorno psíquico”. Así los casos de urgencia que hiciesen necesario el inmediato internamiento de una persona en razón de trastorno psíquico pueden ser llevados a cabo por un facultativo quien deberá comunicarlo al Juzgado dentro de las 24 horas siguientes para su ratificación que tendrá lugar en un plazo no superior a 72 horas, periodo de tiempo que en nuestro estado de derecho corresponde con el denominado “habeas corpus”(2).
Posteriormente, existe obligación de los psiquiatras que atiendan al paciente de informar periódicamente al tribunal sobre la necesidad de mantener la medida, cada 6 meses como mínimo. El alta deberá ser comunicada inmediatamente al tribunal, aunque no es preciso ningún tipo de autorización del mismo por tratarse de un acto médico (5).
Sin embargo, en casos no urgentes con negativa a ser tratados, incluso en el caso de menores o tutelados, los familiares, servicios sociales, médicos, etc. deberán poner en conocimiento del Juzgado correspondiente, la situación de riesgo de la persona en cuestión puesto que el internamiento forzoso, por atentar directamente contra la libertad personal requiere autorización judicial” (6, 7 ). Si el paciente se niega a ser trasladado al hospital psiquiátrico, la autorización de internamiento deberá conllevar la autorización de entrada en el domicilio del enfermo para proceder a su traslado forzoso (art. 18. 2 de la Constitución) (5). Los internamientos según la nueva Ley son medidas técnico-sanitarias, no sociales ni represivas que buscan el bien del sujeto y no su simple reclusión (7).
En un trabajo previo estudiamos las características de todos los pacientes sobre los que se emitió algún tipo de autorización u orden judicial dirigidos al Centro de Salud Mental “Puente de Vallecas” resultado del cual, se inició un procedimiento de registro sistemático de las órdenes judiciales, tratamiento de informes, apertura de historias de los casos sobre los que no había antecedentes, y sistemática de intervención que ha permitido el estudio actual (4)
Así hemos encontrado que, en el grupo judicial, mientras el 47% fue internado en el momento de la intervención del psiquiatra, no se ingresó a nadie del grupo control. Este hecho en sí mismo no quiere decir demasiado, puesto que la emisión de la autorización judicial de internamiento hablaría de la negativa del paciente a seguir tratamiento ambulatorio por lo que en pacientes delirantes o con grave alteración del juicio se hace necesario el ingreso, pero también llevamos a cabo el internamiento en personas con grave problemática social, generalmente, con demencias, síndrome de Diógenes, desnutrición, etc. mientras se tramitan residencias de tercera edad, ya que aunque en la Ley se especifica que el internamiento no es una medida social, la realidad es que la carencia de medidas sociales preventivas en muchos casos hace que ancianos y enfermos puedan llegar a situaciones de riesgo vital. También llama la atención que, si bien, en la Comunidad de Madrid la atención al drogodependiente es llevado a cabo por dispositivos específicos, sin embargo, es el Centro de Salud Mental por orden judicial quien tiene que asumir las evaluaciones e internamientos de personas con esta problemática que generalmente tienen conductas violentas o potencialmente peligrosas para terceros y no necesariamente, como indica la Ley, de riesgo para su salud. Además, no es desconocido para los que trabajamos en este campo que la dependencia con negativa a recibir tratamiento no es, según los jueces, motivo de internamiento forzoso, puesto que se considera que el drogodependiente tiene plena capacidad para decidir.
Por otra parte, también hay que llamar la atención sobre el lugar sobre el que podemos internar a todos esos supuestos incapaces, y es que no queda duda de que el enfermo mental descompensado debe ser internado inicialmente en unidad de agudos hasta compensación del episodio, pero ¿es igual de razonable internar personas afectas de abandono, desnutrición, síndrome de Diógenes, demencias o toxicomanías en dichas unidades por falta de regulación de internamientos semejantes en unidades de medicina, neurología, de drogodependientes o alcohólicos y de residencias?. Y no solo me pregunto si es razonable, cuestión que a priori no lo parece sino ¿es legal?. . .
No deja de ser curioso que, sea el mismo Juzgado quien continúe utilizando al psiquiatra como regulador del orden social olvidándose de otros especialistas médicos y sigue poniéndose en evidencia la insuficiencia de los Servicios Sociales para prevenir, intervenir y dar respuesta a problemáticas claramente sociales como la soledad, el abandono o la pobreza.
Aunque nuestra impresión inicial era que muchos pacientes del grupo judicial quedaban sin poder evaluar debido a que los datos que el Juzgado facilita al Centro de Salud Mental se limitan al nombre y apellidos del supuesto paciente y una dirección que en bastantes casos es incorrecta o incompleta, en aras a salvaguardar la identidad del denunciante, lo cierto es que pudimos realizar alguna intervención con el paciente en un 80% de los casos en un primer momento que llegó al 87% en una segunda intentona. En el grupo control, obviamente, se llevó a cabo la evaluación en un 97% de los casos ya que fue voluntaria, pero también hubo una persona que no acudió a la cita dada ni con posterioridad. No hubo diferencias entre ambos grupos por lo que nuestra primera intervención sobre el grupo judicial pese a ser involuntaria y pese a que el Juzgado correspondiente nunca informó previamente al interesado como dicta la Ley de Enjuiciamiento Civil (6, 7) fue muy satisfactoria por nuestra parte. Es cierto, que para poder subsanar esa importante deficiencia judicial en la que el paciente no es informado del proceso que sobre su persona se está llevando a cabo, ni se le informan de sus derechos, ni es citado al Juzgado para que el mismo juez valore la indicación de continuar con el procedimiento de autorización de internamiento, como dicta la Ley, nosotros intentamos contactar telefónicamente con el paciente para informarle de la orden que habíamos recibido desde el Juzgado acordando con el presunto enfermo una visita bien en nuestro Centro para proceder a la evaluación o en caso de negativa, le informamos de que un psiquiatra y una trabajadora social nos desplazaremos a su domicilio para dicha entrevista. ello permite un primer contacto con la psicopatología del supuesto paciente y una valoración de su grado de colaboración o resistencia, dado que una intervención como la que el Juzgado nos obliga a llevar a cabo, no está exenta de riesgo para los profesionales que invadimos el espacio de personas sin conciencia de enfermedad, alguna de ellas claramente hostiles o violentas y en muchos casos desconocidas para nosotros, poniéndonos en riesgo de sufrir una agresión.
Evidentemente, en todos aquellos casos en los que existe familia intentamos coordinarnos con ésta para que estén en el domicilio y abran la puerta, evitándonos el engorroso trámite judicial de autorización de apertura de puerta, y posteriormente acompañen al paciente hasta que se proceda a su traslado al hospital de zona, tramite éste, no exento de dificultades dada la escasez de ambulancias psiquiátricas en la ciudad de Madrid, que puede llevar a tener que esperar durante horas hasta que se personan en el domicilio del paciente, con la dificultad de retenerle hasta entonces allí.
En el apartado de diagnósticos, como era de esperar se produjeron importantes diferencias entre ambos grupos. Mientras el grueso de los mismos en el grupo judicial lo protagonizaron los trastornos psicóticos en un 60% de los casos frente a tan sólo el 10% de los controles, en este último grupo, la mayoría de las demandas se hicieron por patologías reactivas, ansiosas y en menor grado síndromes depresivos. Estos hallazgos están en concordancia con lo encontrado por otros autores respecto al aumento de derivaciones con problemas leves y subsindrómicos en detrimento de diagnósticos de mayor gravedad. Estamos cayendo en lo que ya apuntaba Jaspers de psiquiatrización de lo cotidiano>> (8).
Aquí cabría hacer una seria reflexión sobre la finalidad de la atención desde los Centros de Salud Mental que admiten sin crítica la atención de problemáticas menores y cotidianas dada la gran presión política y social para que se actúe en ese sentido y tal vez, por qué no decirlo, porque ese tipo de problemas exigen mucha menor implicación y responsabilidad que la atención del verdadero enfermo mental, que una vez más parece ser el perdedor, dado que no demanda ni exige ser atendido en los dispositivos que inicialmente tuvieron como ideal el poder reinsertarlos en su comunidad. En muchos casos, siguen siendo los hospitales de agudos, puesto que apenas tenemos en la Comunidad de Madrid, plazas para enfermos crónicos, quienes por periodos de internamiento cada vez más breves e insuficientes atienden, muchas veces debido a esas autorizaciones judiciales de internamiento, a la población psicótica que se niega a acudir voluntariamente a tratamiento.
En un 30% de los judiciales y en un 20% de los controles se hizo un segundo diagnóstico, sin diferencias a favor de ningún grupo. Sin embargo, este dato no es muy fiable puesto que no se hizo un diagnóstico exhaustivo y sistematizado, especialmente en el grupo de estudio, sobre quienes bastaba la detección de un proceso mental grave descompensado para indicar el internamiento.
En el momento del estudio encontramos que un 23, 3% de los casos, esto es, 7 pacientes y un 13, 3% de los controles, es decir, 4 pacientes, continuaban en tratamiento en nuestras consultas. Llama la atención, en principio, el porcentaje tan bajo de ambos grupos y sobre todo cuando estudiamos lo ocurrido con el resto, especialmente en el grupo control donde el porcentaje de abandonos llegó al 56, 7% (17 casos). Este porcentaje fue inferior en el grupo de estudio con un 23, 3% (7 casos), aunque suponemos que sigue siendo preocupante por cuanto en este grupo todos los pacientes eran graves, lo que podría suponer un fallo por parte de nuestro Centro a la hora del seguimiento continuado de esta población. Sin embargo, volviendo a escuchar lo que dice la Ley, una autorización de ingreso no supone automáticamente una autorización de tratamiento, especialmente una vez estabilizado el paciente quien debe ser convenientemente informado pero no coaccionado ni obligado a recibir medicación en contra de su voluntad.
Este derecho es regulado en el art. 7 del Convenio de Oviedo (1997) (9). El derecho del paciente obliga a informarle convenientemente de la necesidad de seguir tratamiento, así como de los riesgos que el mismo tratamiento supone, respetando la decisión del paciente en caso de no admitir medicación u otro tipo de intervención.
Este artículo de la Ley parece totalmente válido para enfermos médicos pero muchos enfermos psicóticos tienen características propias, como es la ausencia de conciencia de enfermedad, lo que hace que una gran mayoría vaya a rechazar el tratamiento una vez recibido el alta. Desde siempre, nuestra tarea como psiquiatras ha sido conseguir que se mediquen porque si no se hace así, en un gran porcentaje de casos es de esperar una nueva recaída con el subsiguiente deterioro a todos los niveles del sujeto. Sin embargo, esta nueva normativa exige importantísimas dotes de persuasión por parte del profesional o en su defecto ser testigo impotente del empeoramiento de nuestros pacientes psicóticos, pudiendo únicamente actuar conforme a Ley cuando exista una nueva crisis con riesgo para el enfermo.
Aunque es llamativo el gran número de abandonos entre los pacientes que acudieron voluntariamente, es concordante con datos obtenidos en otro estudio previo en nuestro Centro. Y aunque este no es el objetivo de este trabajo, podríamos suponer que muchas de estas personas dejaron de acudir porque padecían síntomas menores generalmente reactivos y suponemos cedieron al resolverse el conflicto.
Sin embargo, tampoco podemos dejar de pensar si existió un fallo en las derivaciones y se está banalizando la atención a problemas de la vida cotidiana sin entidad morbosa. Aunque sin un estudio específico tampoco podemos saber qué tipo de usuarios y diagnósticos fue el que abandonó, por lo que no podemos descartar que el Centro de Salud no esté respondiendo adecuadamente a determinadas demandas de la población.
Conclusión
1º Encontramos dos grupos diferenciados de población. La población de estudio en la que predominó la psicopatología grave, las dependencias o problemas sociales y la control en la que predominaron los cuadros reactivos y de ansiedad.
2º No pudimos confirmar nuestra hipótesis sobre que hubiera mayor número de varones psicóticos y mujeres demenciadas en el grupo judicial, probablemente debido a la inespecificidad del diagnóstico psicosis que mezclaba los procesos esquizofrénicos con los trastornos delirantes con o sin deterioro orgánico-cerebral.
3º El estudio nos ha llevado a plantearnos la necesidad de reflexión sobre el método y tipo de sujetos sobre el que se emiten autorizaciones judiciales de internamiento, así como el procedimiento de internamiento.
4º Aunque, en principio, el grupo control no era objeto de este trabajo, los datos sobre diagnósticos y abandonos encontrados en este grupo, nos ha llevado a plantearnos si no sería preciso una reflexión seria así como fijar límites a la finalidad y objetivos del trabajo en los Centros de Salud Mental de la ciudad de Madrid.
I - ESTADO CIVIL
Tablas
II- NIVEL SOCIOECONÓMICO
III- NIVEL EDUCATIVO
IV- tipo DE CONVIVENCIA
V- DIAGNÓSTICO PSIQUIÁTRICO
VI- SEGUIMIENTO
Bibliografía
1- Blanco ML. Internamiento Involuntario. Caso Clínico. Psiquiatria News 2003.
2- Ley de Enjuiciamiento Civil (Ley 14/1986-25 abril).
3- Milone RD. Hospitalización Involuntaria. Advanced Selected Topics Psiquiatry. Medical Trenes. SL. 2002.
4- Olmeda MS, Crespo A. ¿Psiquiatras o forenses? Estudio de las intervenciones judiciales en un centro de salud mental de Madrid. Actas Esp Psiquiatr 2003; 31(7):
5- Sánchez-Caro J, Sánchez-Caro J. El consentimiento informado en psiquiatría. Capítulo IV Internamientos. Ed Díaz de Santos. Madrid 2003
6- Sánchez-Caro J, Sánchez-Caro J. El consentimiento informado en psiquiatría. Capítulo III. Derecho a rechazar tratamiento. Ed Díaz de Santos. Madrid 2003
7- Fuertes JC, Cabrera J, de la Gándara J. La Salud Mental en los Tribunales. Ed. Aran Madrid 2004
8- Evolución de la derivación a Salud Mental tras el desarrollo comunitario de la psiquiatría - psiquiatría. com.
9- Hernández M, Pérez JF, Cañete C, Lera G. Roche T. tratamiento ambulatorio involuntario (TAI) para personas con enfermedad mental grave. Psiquiatria Biol 2006; 13(5): 183-187
IMPORTANTE: Algunos textos de esta ficha pueden haber sido generados partir de PDf original, puede sufrir variaciones de maquetación/interlineado, y omitir imágenes/tablas.
Las palabras de la bestia hermosa: breve manual de psiquiatría con alma
Adamed Laboratorios
Fecha Publicación: 08/01/2025
Eficacia de las psicoterapias en el trastorno de ansiedad generalizada: un análisis neuroanatomofisiológico sustentado en aportes de la Psicología Tomista
EVERTON BARBOSA-SILVA
Fecha Publicación: 20/05/2024
Abuso de Alcohol y Drogas en la Salud Mental
Rita Carpanchai Colquillo
Fecha Publicación: 06/05/2024
Los niños también se deprimen
Adamed Laboratorios
Fecha Publicación: 26/03/2024
Pintores famosos que presentaron trastornos mentales
María del Pilar Esquivel Hernández
Fecha Publicación: 18/05/2023
Estudio descriptivo de los pacientes de la unidad de salud mental para personas sordas en el periodo 2021-2022salud mental en población sorda
Nadia Isabel Cruz Sancho et. al
Fecha Publicación: 18/05/2023